{{ getSidebarNestedSelection() || 'Menu główne' }}
- Ochrona dróg oddechowych
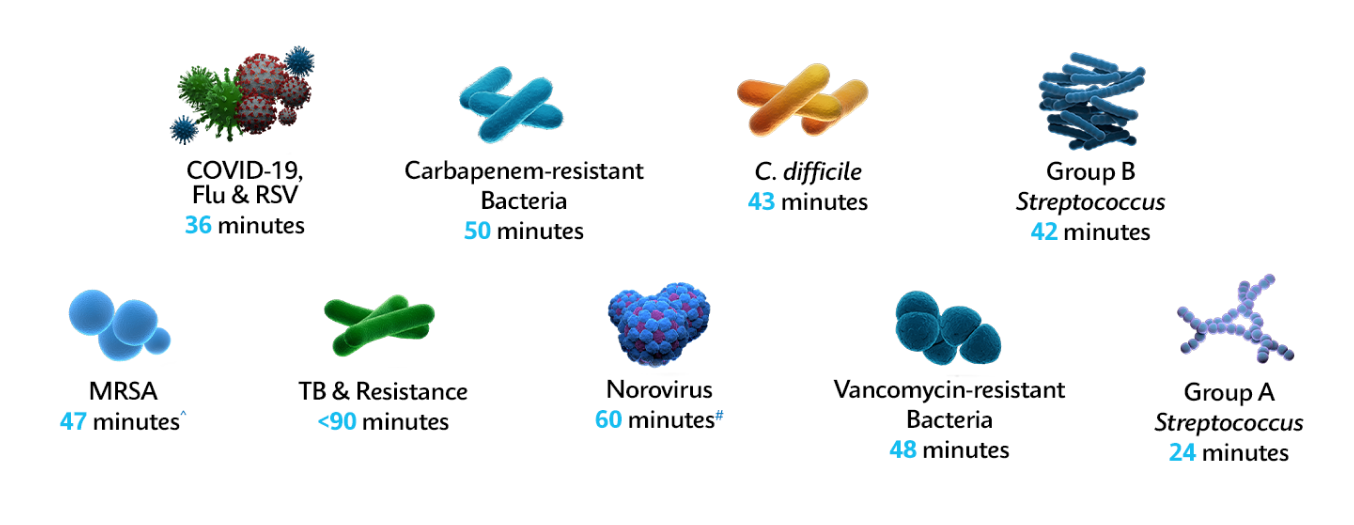
- Zakażenia szpitalne i inne choroby zakaźne
- Badania wirusologiczne krwi, zdrowie kobiet i zdrowie seksualne
- Gruźlica i nowe choroby zakaźne
- Onkologia i genetyka człowieka
- Systemy Cepheid GeneXpert
- Oprogramowanie systemu GeneXpert®
- Łączność i możliwości interfejsu Cepheid
- Dostęp globalny
- Na całym świecie
- Gospodarka antybiotykami
- Badania dostosowane do twojej placówki
- Warto wiedzieć WIĘCEJ
- Xpert® SA Nasal Complete
- Xpert® MRSA/SA SSTI
- Xpert® C. difficile BT
- Xpert® Norovirus
- Xpert® C. difficile/Epi
- Xpert® MRSA/SA Blood Culture
- Xpert® vanA/vanB
- Xpert® MRSA NxG
- Xpert® vanA
- Xpert® Carba-R
- Xpert® HBV Viral Load
- Resistance Plus ® MG FleXible
- Xpert® Xpress GBS
- Xpert® CT/NG
- Xpert ® HIV-1 Qual XC
- Xpert® GBS LB XC
- Xpert® HCV VL Fingerstick
- Xpert ® HIV-1 Viral Load XC
- Xpert® TV
- Xpert® HPV wer. 2
- Xpert HCV® Viral Load
- Xpert® Xpress MVP
- Xpert HCV
- Xpert® Bladder Cancer Monitor
- Xpert® FII & FV
- Xpert® BCR-ABL Ultra p190
- Xpert® Breast Cancer STRAT4
- Xpert® Bladder Cancer Detection
- Xpert® BCR-ABL Ultra
- Xpert® NPM1 mutacja